Аномалии положения сердца плода
Среди аномалий расположения сердца выделяют эктопию сердца (размещение вне грудной клетки). К таким патологиям относят декстрокардию (смещение сердца в правую сторону относительно нормального положения) и мезокардию (расположение сердца не с левой стороны грудины, а по срединной линии тела).
Эктопия сердца у плода возникает на сроке 14-18 дней с момента зачатия мезадерма начинает развиваться неправильно, что вызывает неправильное срастание брюшной стенки. У плода либо отсутствует диафрагма вообще, либо нет диафрагмального сегмента перикарда.
Из-за отверстия в стенке между правым и левым желудочком слышны интракардиальные шумы. Также у плода эктопия сердца нередко сопровождается другими аномалиями — гидроцефалией, энцефалоцеле и пр.
Надо сказать, что существует высокая вероятность ошибочного диагноза по установки положения сердца. При тазовом предлежании плода на УЗИ сердца визуализируется справа, хотя на самом деле оно располагается в положенном месте.
В 71% случаев эктопия сердца вызывается плевральным выпотом, кистозным аденоматозным пороком развития лёгкого, диафрагмальной грыжей.
Различают четыре вида эктопии:
- абдоминальная (сердце находится в брюшине);
- грудная (сердце выходит наружу через дефекты грудины);
- торакоабдоминальная (пентада Кантрелла — сложнейшая патология, имеющая комплекс отклонений от нормы);
- шейная (сердце смещается в область сердца).
Грудная эктопия встречается в 55-60% случаев, торакоабдоминальная — в 38%, шейная — почти в 3%. Выживаемость составляет около 10%. В большинстве случаев при эктопии младенец либо рождается мёртвым, либо умирает сразу после рождения.
Патология сопровождается смещением других внутренних органов, которые не защищены от механических повреждений и подвержены инфекциям и вирусам больше обычного.
Какие различают перикардиты?
По патофизиологическому механизму перикардит подразделяют на:
- экссудативный перикардит (когда в полости накапливается воспалительная жидкость – экссудат);
- адгезивный перикардит (когда преобладает «сухое» воспаление и формируются спайки);
- констриктивный перикардит (когда происходит сдавление сердца и обызвествление стенок перикарда).
Такое разделение весьма условно, потому что на различных этапах патологического процесса вид воспаления может трансформироваться. А формирование участков обызвествления является исходом любого перикардита при отсутствии адекватной терапии.
Диагностика миокардита
Для диагностики миокардов применяются инструментальные и лабораторные методы, а также биопсия миокарда.
- ЭКГ — могут быть выявлены впервые нарушения ритма и проводимости, иногда инфарктоподобные изменения (особенно в острую фазу воспаления);
- ЭХО КГ — нарушения систолической (в связи с гибелью кардиомиоцитов) и диастолической (из-за отека стенок левого желудочка) функции миокарда;
- МРТ контрастирование с гадолинием хорошо выявляет отек стенки сердца (как один из этапов воспаления), но может быть ложно отрицательным;
- Сцинтиграфия миокарда может быть информативна при подозрении на саркоидозный миокардит, в остальных случаях малоспецифична.
Лабораторные методы включают:
- Исследование клинического анализа крови, которое может выявить повышение СОЭ, увеличения числа лейкоцитов, а при некоторых формах — эозинофилов;
- Исследование значении так называемых кардиоспецифичных ферментов (тропонина Т и КФК) выявляет их повышение, но отрицательный результат не исключает диагноз миокардита;
- Определение сывороточных антимиокардиальных антител.
- Рутинное проведение серологических вирусных исследований не рекомендуется, может оказаться полезным только при диагностики дифтерийного или боррелиозного миокардита
Золотым стандартом для диагностики миокардита является эндомиокардиальная биопсия миокарда (ЭМБ), которая проводиться только в специализированных стационарах и по строгим показаниям. Показания для направления определяются лечащим врачом.
Патогенез и клиника
Патогенез складывается из сердечной недостаточности, синдрома нарушений ритма, тромбоэмболического синдрома.
Сердечная недостаточность выходит на ведущее место в клинике данного заболевания. Из-за нарушенной архитектоники строения миокарда происходит нарушение его сократительной способности. При тяжелой степени некомпактности клиническая картина данного синдрома наиболее выражена с преобладанием недостаточности по обоим кругам кровообращения и с выраженным снижением общей сократительной способности миокарда. Как правило, у некоторых пациентов клиника заболевания может манифестировать в результате запуска воспалительного процесса в миокарде, а в ряде случаев, при благоприятном течении, некомпактный миокард можно выявить впервые у лиц пожилого возраста. В клинической картине заболевания на первое место может выходить болевой синдром, который выражается приступами стенокардии. Это объясняется большей потребностью в кислороде некомпактного слоя миокарда, который не кровоснабжается основными ветвями коронарных артерий, а кровоснабжение его происходит непосредственно из полости левого желудочка.
Синдром нарушений ритма проявляется чаще всего желудочковыми нарушениями ритма — более чем в половине случаев (экстрасистолия, нередко и высоких градаций). В четверти случаев наблюдается фибрилляция предсердий. Также, вследствие эндомиокардиального фиброза с захватом проводящей системы сердца наблюдаются нарушения проводимости по типу АВ, СА-блокад.
Конечно же, нарушение глобальной систолической функции, наличие нарушений ритма сердца, а в частности фибрилляции предсердий, наличие глубоких лакун предрасполагает к образованию тромбов в полости левого желудочка, а отсюда и тромбоэмболических осложнений (кардиоэмболические инсульты, ТИА, мезентериальный тромбоз).
Ферментативные методы лечения
Ферменты, используемые в процедурах децеллюляризации, используются для разрыва связей и взаимодействий между нуклеиновыми кислотами, взаимодействующими клетками через соседние белки и другие клеточные компоненты. Липазы , термолизин , галактозидаза , нуклеазы и трипсин используются для удаления клеток. После лизирования клетки детергентом, кислотой, физическим давлением и т. Д. Эндонуклеазы и экзонуклеазы могут начать деградацию генетического материала. Эндонуклеазы расщепляют ДНК и РНК в середине последовательностей. Бензоаза, эндонуклеаза, продуцирует множество небольших ядерных фрагментов, которые могут быть далее расщеплены и удалены из каркаса ЕСМ. Экзонуклеазы действуют на концах последовательностей ДНК, расщепляя фосфодиэфирные связи и дополнительно разрушая последовательности нуклеиновых кислот.
Ферменты, такие как трипсин, действуют как протеазы, которые расщепляют взаимодействия между белками. Хотя трипсин может оказывать неблагоприятное воздействие на коллагеновые и эластиновые волокна внеклеточного матрикса, его использование с учетом времени позволяет контролировать любое потенциальное повреждение внеклеточных волокон. Диспаза используется для предотвращения нежелательной агрегации клеток, что способствует их отделению от каркаса ЕСМ. Эксперименты показали, что диспас наиболее эффективен на поверхности тонкой ткани, такой как легкое, при регенерации легочной ткани. Чтобы успешно удалить глубокие клетки ткани с помощью диспаза, в процесс часто включается механическое встряхивание.
Коллагеназа используется только тогда, когда продукт каркаса ECM не требует неповрежденной структуры коллагена. Липазы обычно используются, когда требуются трансплантаты децеллюляризованной кожи. Липазные кислоты действуют в децеллюляризующих тканях дермы путем делипидации и расщепления взаимодействий между сильно липидизированными клетками. Фермент α-галактозидаза является подходящим средством лечения при удалении антигена эпитопа Gal с поверхности клеток.
Симптомы перикардита
Начало перикардита, симптомы и первые признаки довольно характерны. Главным поводом для обращения к врачу является клетке. Болевой синдром при этом заболевании может быть достаточно выраженным и стойким. Но бывают случаи, когда на первое место по выраженности выходит лихорадка. Ее сочетание с одышкой и болью в груди часто ошибочно принимают за пневмонию.
Болевой синдром при этой кардиальной патологии может иметь иррадиацию, как при стенокардии напряжения – в левую руку и лопатку. Но отличительными признаками боли при перикардите служит отсутствие связи с физической нагрузкой. Болезненность практически постоянная и усиливается при перемене положения тела, глубоком вдохе.
Помимо боли перикардит всегда сопровождается дополнительными симптомами: общая слабость, повышение температуры тела, одышка при небольшой физической нагрузке, наличие перебоев в работе сердца, снижение АД. В отличие от стенокардии лекарственные препараты на основе нитратов не приносят облегчения.
Если вы заметили подобные симптомы у себя или у своих близких, нужно срочно обратиться к врачу, ведь ценой промедления может стать человеческая жизнь. Только профессиональный , осмотрев пациента и назначив незамедлительно инструментальное обследование, сможет точно поставить диагноз и порекомендовать адекватное лечение.
В противном случае, если своевременно не назначаются лекарственные препараты, неминуемо возникает грозное осложнение – тампонада сердца. При тампонаде происходит скопление большого количества экссудата в полости перикарда. Следствием служит то, что сердечная мышца буквально сдавливается и не может полноценно сокращаться.
Итогом такого сдавления является острая сердечно-сосудистая недостаточность, остановка сердца и смерть пациента. В этом случае привычные способы реанимации редко дают положительный эффект, и снова заставить сердце сокращаться может только освобождение перикарда от избыточного количества экссудативной жидкости.
Наши врачи
![]()
Ветлужских Мария Эдмондовна
Врач — кардиолог
Стаж 14 лет
Записаться на прием
![]()
Резван Владимир Владимирович
Врач — кардиолог, доктор медицинских наук, врач высшей категории, доцент
Стаж 35 лет
Записаться на прием
![]()
Базарнова Анна Аркадьевна
Врач — кардиолог, врач высшей категории
Стаж 22 года
Записаться на прием
![]()
Стрельникова Юлия Николаевна
Врач — кардиолог, кандидат медицинских наук
Стаж 17 лет
Записаться на прием
![]()
Климашевич Екатерина Ивановна
Врач-кардиолог, аритмолог
Стаж 14 лет
Записаться на прием
![]()
Пахомя Надежда Сергеевна
Врач — кардиолог, кандидат медицинских наук
Стаж 12 лет
Записаться на прием
Лечение перикардита
В лечении перикардита применяют следующие группы лекарственных препаратов:
Нестероидные противовоспалительные средства, которые купируют симптоматику воспаления.
Антибиотики, противовирусные, противогрибковые и антипаразитарные препараты, если этиологическим фактором выступает инфекционный агент.
Глюкокортикостероиды и цитостатики, если причина перикардита заключается в аутоиммунной патологии.
Лечение основного заболевания, вызвавшего перикардит – при почечной недостаточности может применяться гемодиализ, а при инфаркте миокарда – тромболизис и восстановление кровотока по коронарным артериям.
При угрозе развития тампонады сердца прибегают к проколу перикардиальной полости. Цель этой манипуляции – удалить жидкость и предотвратить тампонаду
Но не менее важное значение эта пункция имеет и в диагностическом плане. Полученный экссудат подвергают микроскопии, бактериологическому и цитологическому исследованию
В нем можно обнаружить атипичные опухолевые клетки или инфекционного возбудителя.
Прогноз перикардита в целом благоприятен. Если произведена правильная диагностика перикардита и вовремя начато лечение, то осложнение в виде тампонады крайне маловероятно. Но стоит помнить о том, что перикардит, лечение которого требует профессионального подхода, довольно грозное и опасное своим осложнением заболевание.
- Диффузные изменения миокарда
- Гипертонический криз
Этапы проведения
Суточное мониторирование по Холтеру выполняется в несколько последовательных этапов, включающих:
- Инструктаж.
- Крепление электродов и прибора к телу при помощи лейкопластыря.
- Суточную запись ЭКГ;
- Расшифровку результатов.
Сначала врач рассказывает, как должен вести себя пациент на протяжении всего периода обследования. Образ жизни остается обычным за исключением того, что нельзя принимать душ, чтобы не намочить прибор. От пациента требуется вести дневник, в нем он фиксирует свои действия в те сутки, когда проходило обследование.
Одноразовые электроды крепятся к груди человека и объединяются при помощи проводов с прибором-регистратором, помещенным в специальный чехол. Этот прибор вешают на шею или фиксируют на талии пациента.
Что выявляет УЗИ
В нашей клинике используется современное 4D оборудование, имеющее допплеровский режим. С его помощью можно получить изображение 3-х главных сосудов — верхней полой вены, лёгочного ствола и восходящей аорты. Во время обследования выявляется не только расположение сосудов, но и их диаметр и другие параметры.
На экране монитора будут видны следующие патологии плода:
- Уменьшение диаметра аорты при расширении лёгочного ствола можно говорить об гипоплазии (недоразвитости) левых отделов сердца малыша, отвечающих за начало кровообращения;
- Уменьшение ствола лёгочной артерии в размерах при сохранении в норме диаметров аорты и верхней полой вены указывает на стеноз (сужение) лёгочной артерии. У плода выявляются только выраженные формы;
- Маленький диаметр аорты при нормальном 4-камерном строении сердца является следствием коарктации аорты (сужение аорты сердца в определённом сегменте);
- Визуализация 2 сосудов вместо 3 может быть следствием соединения сосудов в общий артериальный ствол;
- Смещение аорты вперёд или правее лёгочной артерии наблюдается при транспозиции магистральных сосудов;
- Диаметр аорты расширен, но при этом сужен диаметр лёгочной артерии, а аорта смещена вперёд. Это может является тетрадой Фалло (очень тяжёлая сочетанная аномалия сердца). Проблема включает в себя стеноз или гипертрофию выходного отдела правого желудочка, дефект межжелудочковой перегородки, декстропозицию аорты (отхождение в правую сторону). Диагностика плода крайне затруднительна, поэтому на помощь приходит допплеровский режим, помогающий визуализировать поток крови в аорту из обоих желудочков;
- Гипоплазия (недоразвитость) правых камер сердца определяется по уменьшению их размеров относительно левых камер. Эта патология сопровождается обычно дисплазией (провисанием или выбуханием) митрального клапана;
- Общий предсердно-желудочковый канал виден как дефект перегородки сердца с расщеплением атриовентрикулярного клапана;
- Гипопластический синдром левых отделов сердца проявляется в виде недоразвития желудочка и митрального и аортального клапанов;
- Единственный желудочек также не является нормой, потому что их должно быть два и они хорошо просматриваются в четырёхкамерном срезе;
- При недоразвитости трёхстворчатого клапана кровь из правого предсердия не попадает в левое, что хорошо видно при допплеровском исследовании;
- Со 2 триместра фиброэластоз эндокарда визуализируется как утолщение миокарда и ухудшении его сокращения;
- Недоразвитие миокарда одного из желудочков (аномалия Уля) заметна на 2 триместре.
Классификация
Большинство ученых выделяют следующие формы некомпактного миокарда: – изолированный; – в сочетании с врожденными пороками сердца; – в сочетании с нейромышечными заболеваниями (метаболическая миопатия, синдром Barth, синдром Roifman, синдром Ohtahara, синдром Noonan, мышечная дистрофия Emery–Dreifuss, мышечная дистрофия Becker, синдром Melnick–Needles).
По форме возникновения:– спорадическая;– семейная (30%).
По анатомическим формам выделяют:– левожелудочковая;– правожелудочковая;– бивентрикулярная.
По морфологическим типам:– лакунарный;– губчатый;– смешанный.
По степени некомпактности миокарда (по отношению толщины слоя некомпактного миокарда к толщине всей стенки сердца на уровне верхушки левого желудочка):– мягкая (0,33–0,26)– умеренная (0,25–0,20)– тяжелая (менее 0,2)
Виды кардиографических исследований
Кроме электрокардиографии, кардиологи практикуют и иные разновидности кардиографических исследований, среди которых:
- фонокардиография;
- магнитокардиография;
- коронарография.
Фонокардиография – это регистрация тонов и шумов сердца, которые визуализируются в период работы сердечной мышцы. Данный метод – это аналог всем известной процедуры осмотра кардиолога с фонендоскопом, но при этом она демонстрирует запись графического и звукового типа. Фонокардиография активно используется в кардиологии и терапии.
Магнитокардиография подразумевает бесконтактное исследование работы сердца за счет анализа магнитного поля, которое вырабатывает сердечная мышца в период работы. Методика определяет те же отклонения в здоровье, что и электрокардиография. Методика рекомендуется пациентам с непереносимостью либо запретом использования электродов, например: пациентам в гипсе.
Коронарография – это рентгеноконтрастная методика, которая подразумевает введение по венечным сердечным сосудам зонда с контрастным средством. После этого проводится ряд рентгеновских снимков. Как результат, на снимках визуализируется наличие либо отсутствие нарушений коронарного кровотока (показатель развития ИБС).
Сегодня многие мировые ученые и кардиологи находятся в поисках более быстрых, точных, простых и эффективных методик кардиоскопии. Данная проблема занимает первые места среди исследовательской деятельности, так как кардиологические патологии являются самой частой причиной летального исхода среди пациентов возрастной категории 40+.
Приложения
Децеллюляризованный матрикс из опухолевых мезенхимальных стволовых клеток человека способствует неоваскуляризации pone.0021888.s001
Естественный каркас ECM обеспечивает необходимую физическую и биохимическую среду для облегчения роста и специализации мощных клеток-предшественников и стволовых клеток. Бесклеточные матрицы были выделены in vitro и in vivo в ряде различных тканей и органов. Наибольший успех от децеллюляризованных тканей обеспечивают симметричные ткани, которые имеют меньшую специализацию, такие как костные и дермальные трансплантаты; однако исследования и успехи на уровне органов продолжаются.
Бесклеточные дермальные матрицы успешно применяются во многих различных областях. Например, кожные трансплантаты используются в косметической хирургии и лечении ожогов. Децеллюляризованный кожный трансплантат обеспечивает механическую поддержку поврежденной области, одновременно поддерживая развитие соединительной ткани, происходящей от хозяина. Сердечная ткань имеет клинический успех в разработке человеческих клапанов из естественных матриц внеклеточного матрикса. Методика, известная как процедура Росса, использует бесклеточный клапан сердца для замены дефектного клапана, позволяя естественным клеткам повторно заселять вновь функционирующий клапан. Децеллюляризованные аллотрансплантаты имеют решающее значение для костных трансплантатов, которые используются при реконструкции костей и замене деформированных костей у пациентов.
Ограничения тканевой инженерии миокарда возникают из-за способности немедленно перфузировать, засеять и внедрить сердце в пациента. Хотя каркас ECM поддерживает белок и факторы роста естественной ткани, специализация на молекулярном уровне еще не использовалась исследователями, использующими децеллюляризованные каркасы сердца. Лучшие результаты в использовании целого органа с помощью методов децеллюляризации были обнаружены при исследовании легких. Ученые смогли регенерировать целые легкие in vitro из легких крысы с помощью перфузии-децеллюляризации. Посредством посева в матрицу клеток легких эмбриона крысы было получено функционирующее легкое. В пробирке -produced легким был успешно реализован в крысу, что свидетельствует о возможности перевода в ин витро , полученный орган в пациент.
Другой успех децеллюляризации был обнаружен в подслизистой оболочке тонкого кишечника (SIS), почечной, печеночной и панкреатической инженерии. Поскольку это тонкий материал, матрица SIS может быть децеллюляризована путем погружения ткани в химическую и ферментативную обработку. Инженерия почечной ткани все еще развивается, но матриксы трупной почки способны поддерживать развитие мощных почечных клеток плода. Панкреатическая инженерия — это свидетельство молекулярной специфичности органов. Ученые еще не смогли создать полностью функционирующую поджелудочную железу , но им удалось создать орган, который функционирует в определенных сегментах. Например, было показано, что диабет у крыс снижается за счет посева матрикса поджелудочной железы в определенных местах. Будущие применения децеллюляризованного тканевого матрикса все еще открываются и считаются одной из самых многообещающих областей регенеративных исследований.
Способ выполнения электрокардиографии
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Для проведения процедуры пациента удобно размещают в горизонтальном положении на спине. В область грудной клетки, на ноги и на руки крепят специальные электроды. Запускается прибор и выполняется запись работы сердца. Длительность процедуры может варьироваться от 1 до 10 минут. Полученные результаты передаются врачу для расшифровки и установления диагноза.
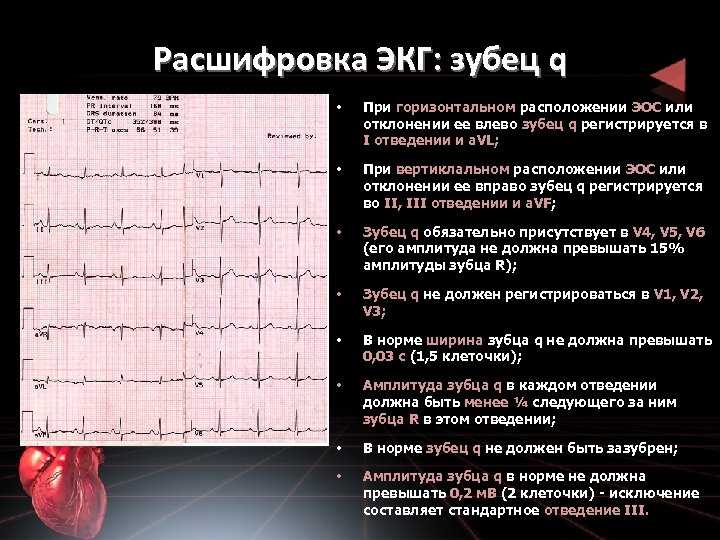
Расшифровка электрокардиограммы
Данная процедура должна выполняться квалифицированным медицинским работником – врачом клинической диагностики или кардиологом, терапевтом, который в дальнейшем и будет назначать эффективное лечение.
Некоторые термины, которые указываются в кардиограмме, пациенты могут понять сами, среди них:
ЭОС – данный показатель помогает определить расположение электрической оси, сердечной мышцы, функциональность его отделов. В электрокардиограмме может быть указано горизонтальное либо вертикальное расположение со смещением вправо/влево.
ЧСС – является показателем количеств сердечных сокращений. Норма – от 60 до 90 ударов в минуту. Повышенной ЧСС считается, если она превышает показатели 91 удар в минуту. Повышенная частота пульса называется тахикардией, а пониженная (менее 59 ударов/минуту) – брадикардия.
Несинусовый ритм – показатель патологии сердца, при которых второстепенные электрические сигналы вырабатываются за пределами синусового узла. Обычно признак фибрилляции предсердий (старое название – мерцательная аритмия).
Регулярный синусовый ритм – показатель нормального функционирования сердечной мышцы.
Трепетание предсердий – это одна из разновидностей аритмии и нуждается в срочном лечебном вмешательстве.
Гипертрофия желудочка – показывает утолщение стенок желудочков или изменение их форм.
QT – показатель проводимости сердца, при визуализации нарушений могут наблюдаться частые обмороки и даже привести к летальному исходу.
Блокада синоатриальная – демонстрирует нарушения проведения импульсов от узла к предсердию, нередко свидетельствует о развитии следующих заболеваний: кардиосклероз, кардиомиопатия, инфаркт, миокард.
Историческая справка
Первые упоминания губчатого миокарда описаны американским хирургом Самуэлем Беллетом в 1932 году: в миокарде левого желудочка новорожденного с цианотическим врожденным пороком сердца отмечались глубокие лакуны и трабекулы, выявленные при аутопсии. Далее, лишь с развитием и внедрением эхокардиографии (далее ЭхоКГ), в 1984 году немецкие ученые Рольф Энгбердинг и Франц Бендер описали наличие синусоид миокарда у пациента, характерные лишь для эмбрионального этапа развития сердца. В 1990 году детский кардиолог и американский профессор кафедры педиатрии вместе с соавторами предложил термин «изолированная некомпактность миокарда левого желудочка». Учитывая все большее внедрение в практику ЭхоКГ, описывалось множество случаев данной нозологии, и в 1995 году Всемирная организация здравоохранения включила данное заболевание в группу неклассифицируемых кардиомиопатий. Затем, в 2006 году, Американская ассоциация сердца отнесла данную патологию к первичным генетическим кардиомиопатиям. С 2008 года заболевание включено в группу неклассифицируемых кардиомиопатий согласно классификации Европейского общества кардиологов.
Аневризма межпредсердной перегородки (АМПП)
Аневризма межпредсердной перегородки – еще один врожденный порок развития. Достаточно часто это состояние наблюдается у вполне здоровых детей: с возрастом образование самостоятельно исчезает. Однако, аневризма межпредсердной перегородки представляет существенную опасность в тех ситуациях, когда она сочетается с другими врожденными пороками сердца, а также не исчезает самостоятельно.
Аневризма межпредсердной перегородки по своей сути представляет выпячивание стенки предсердия в одну из сторон. Наиболее часто аневризма выпячивается в сторону открытого овального окна (или того места, где оно располагалось). Это связано с тем, что сердечная мышца в этом месте еще недостаточно прочная и легко деформируется под воздействием внешних факторов. Овальное окно – это необходимость для ребенка в период внутриутробного развития, так как кровеносная система функционирует особым образом. Легочное дыхание у ребенка в утробе матери отсутствует, поэтому овальное окно способствует равномерному распределению крови в правом и левом предсердии, большом и малом круге кровообращения. Так органы ребенка получают достаточное питание и кислород. Однако, после рождения большой и малый круг должны быть изолированы друг от друга. Это необходимо для того, чтобы венозная и артериальная кровь не смешивались.
Однако, во врачебной практике нередки случаи, когда овальное окно остается открытым длительное время (более 12 месяцев). Давление тока крови приводит к тому, что стенка миокарда деформируется и выпячивается. Аневризма образуется в «слабом» месте, именно по этой причине она чаще всего образуется в сочетании с другими сердечными пороками.
Аневризма межпредсердной перегородки классифицируется в зависимости от направления выпячивания:
- аневризма межпредсердной перегородки с выпячиванием в правое предсердие;
- аневризма межпредсердной перегородки с выпячиванием в левое предсердие;
- аневризма межпредсердной перегородки с S-образным выпячиванием (разные части перегородки выбухают в разные предсердия).
Прогноз считается благоприятным в том случае, если не происходит перераспределения тока крови в предсердиях. Если же в легочном стволе нарастает кровяное давление, то развивается легочная гипертензия.
Наиболее частыми причинами развития патологии являются:
- инфекционные заражения матери во время беременности;
- плохая экологическая обстановка;
- стрессы матери во время беременности;
- авитаминоз во время беременности;
- гипоксия плода.
Возможно ли развитие аневризмы межпредсердной перегородки у взрослых? Да, это одно из главных отличий этой патологии от других врожденных пороков сердца. Однако, это состояние все же крайне редко развивается у взрослых: только после перенесенного обширного инфаркта миокарда.
При отсутствии сочетания АМПП с другими пороками сердца существенные нарушения умственного и физического развития отсутствуют, а клинические симптомы выражены слабо. А вот при сочетании этой патологии с другими пороками могут наблюдаться такие проявления, как:
- тахикардия (повышение частоты сердечных сокращений);
- акроцианоз (синюшность кожи в носогубном треугольнике);
- одышка (у младенцев может наблюдаться при кормлении грудью);
- плаксивость, беспокойство младенца;
- нарушения сна.
В более старшем возрасте могут наблюдаться такие проявления, как:
- увеличение частоты сердечных сокращений;
- боль в груди в области сердца;
- повышенная утомляемость;
- ощущение слабости;
- головокружение;
- потеря аппетита;
- сонливость и др.
Основным способом выявления патологии у ребенка является УЗИ сердца. Альтернативное название манипуляции – ЭХО-кардиография. Данная процедура абсолютно безболезненна и безопасна, поэтому является методикой выбора при диагностике многих врожденных патологий сердца. Для того чтобы увеличить информативность исследования, необходимо использовать современные аппараты УЗИ, а прием должны вести опытные специалисты, которые способны заметить даже небольшие нарушения гемодинамики. Такой подход позволяет обеспечить достоверную диагностику патологий даже у самых маленьких пациентов.
Нетяжелые формы аневризмы межпредсердной перегородки чаще всего не требуют специального лечения. Однако, ребенок все же нуждается в регулярном наблюдении специалиста: следует посещать кардиолога не реже 1 раза в 12 месяцев, а также регулярно проходить УЗИ сердца.
Кроме того, детям рекомендуются легкие, незначительные физические нагрузки, а также психоэмоциональный покой. Ребенку необходимо обеспечить полноценное, рациональное питание, а также необходимый (по возрасту) сон. Кроме того, для детей с АМПП очень полезны сеансы психотерапии и аутотренинги.
Химическая обработка
Правильная комбинация химических веществ выбирается для децеллюляризации в зависимости от толщины, состава внеклеточного матрикса и предполагаемого использования ткани или органа. Например, ферменты не будут использоваться в коллагеновой ткани, потому что они разрушают волокна соединительной ткани. Однако, когда коллаген отсутствует в высокой концентрации или необходим в ткани, ферменты могут быть жизнеспособным вариантом децеллюляризации. Химические вещества, используемые для уничтожения и удаления клеток, включают кислоты, щелочные средства, ионные детергенты , неионные детергенты и цвиттерионные детергенты.
Ионный детергент, додецилсульфат натрия (SDS), обычно используется из-за его высокой эффективности для лизиса клеток без значительного повреждения ECM. Детергенты действуют эффективно, лизируя клеточную мембрану и подвергая содержимое дальнейшей деградации. После того, как SDS лизирует клеточную мембрану, эндонуклеазы и экзонуклеазы разрушают генетическое содержимое, в то время как другие компоненты клетки солюбилизируются и вымываются из матрикса. SDS обычно используется, хотя он имеет тенденцию слегка нарушать структуру ECM. Щелочные и кислотные обработки могут быть эффективными дополнениями к лечению SDS из-за их способности разрушать нуклеиновые кислоты и солюбилизировать цитоплазматические включения .
Наиболее известным неионным детергентом является Triton X-100 , популярный из-за его способности нарушать липид-липидные и липид- белковые взаимодействия. Triton X-100 не нарушает белок-белковые взаимодействия, что способствует сохранению целостности ECM. ЭДТА представляет собой хелатирующий агент, связывающий кальций , который является необходимым компонентом для взаимодействия белков друг с другом. Делая кальций недоступным, EDTA предотвращает связывание интегральных белков между клетками друг с другом. ЭДТА часто используется с трипсином, ферментом, который действует как протеаза, расщепляя уже существующие связи между интегральными белками соседних клеток в ткани. Вместе комбинация ЭДТА и трипсина составляет хорошую команду для децеллюляризации тканей.
Профилактика миокардита
К профилактическим мероприятиям при миокардитах можно отнести неспецифические меры, такие как: отказ от вредных привычек (особенно употребления алкоголя, наркотиков), закаливание, своевременное лечение острых инфекционных заболеваний и санация хронических очагов инфекции, вакцинация против самых распространенных инфекций (дифтерии, краснухи, гриппа).
Миокардит достаточно часто встречающаяся патология, осложняющее течение многих вирусных и бактериальных инфекции, системных и аутоиммунных заболеваний. Возможны варианты идиопатического миокардита, причина которого остается неизвестной. Болезнь заканчивается как полным выздоровлением, так и развитием тяжелой сердечной недостаточности. Исходы перенесенных миокардов — основная причина трансплантации сердца в экономически развитых странах. Постановка правильного диагноза существенно затруднена из-за отсутствия специфических симптомов, «маскировки» под другие заболевания сердца и должна проводиться только специалистами с применением всех необходимых методов диагностики.